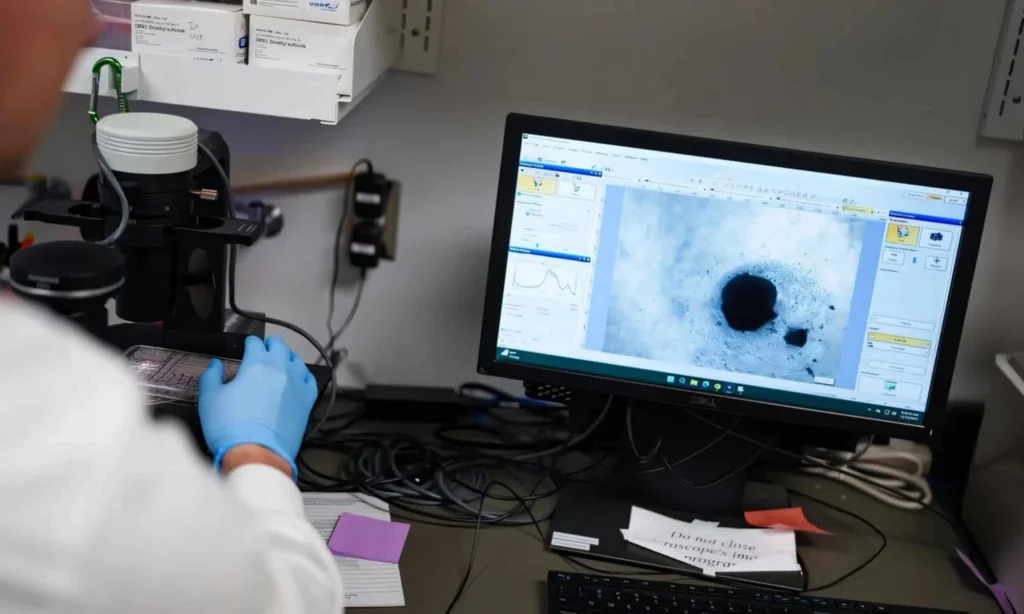
Organoides do tamanho de uma lentilha, agora com células imunológicas, mostram como a inflamação pode gerar arritmias e permitem testar terapias de forma direta
Pesquisadores da Michigan State University (MSU), nos Estados Unidos, desenvolveram um mini coração humano em laboratório capaz de reproduzir a fibrilação atrial — a A‑fib — uma arritmia que causa batimentos cardíacos irregulares e acelerados. O avanço, liderado pelo grupo do professor Aitor Aguirre, usa organoides cardíacos tridimensionais modificados e abre caminho para estudos sobre mecanismos da doença e para o teste de novas drogas.
Como foi feito o mini coração
Os organoides, estruturas celulares semelhantes a pequenos órgãos e do tamanho de uma lentilha, foram criados a partir de células-tronco humanas e refinados ao longo de anos pelo laboratório de Aguirre. O marco recente foi a inclusão de células do sistema imunológico, em especial macrófagos — células que, no desenvolvimento normal do coração, ajudam a guiar crescimento e organização do tecido.
Ao integrar esses macrófagos aos organoides, a equipe conseguiu induzir inflamação controlada. A resposta inflamatória provocou irregularidades no ritmo de batimento dos mini corações que replicam características da fibrilação atrial humana, um resultado que não era possível observar diretamente em tecidos vivos humanos até então.
O que o modelo revela sobre a fibrilação atrial
O novo sistema permitiu observar que a inflamação mediada por células imunes residentes contribui para a origem das arritmias. Pesquisadores expuseram os organoides a moléculas inflamatórias e constataram o início do batimento irregular. Em seguida, aplicaram um medicamento anti-inflamatório que normalizou o ritmo parcialmente, demonstrando que intervenções farmacológicas podem reverter o efeito no tecido humano em condição controlada.
Segundo a equipe, isso sugere que muitas arritmias podem estar relacionadas a processos inflamatórios locais no próprio coração, e não apenas a fatores elétricos ou estruturais até agora estudados em modelos animais.
Implicações para pesquisa e desenvolvimento de medicamentos
A fibrilação atrial afeta cerca de 60 milhões de pessoas no mundo, mas não recebe novos tratamentos há pelo menos 30 anos em grande parte pela falta de modelos humanos preditivos. Modelos animais frequentemente falham em reproduzir a complexidade do coração humano, o que limita a tradução de descobertas em terapias seguras e eficazes.
O organoide produzido pela MSU pode mudar esse panorama ao servir tanto para entender mecanismos da doença quanto para triagem mais precisa de compostos farmacológicos. A tecnologia também está alinhada à iniciativa New Approach Methodologies, do National Institutes of Health (NIH), que busca modernizar testes pré-clínicos com modelos humanos mais representativos.
Além de testar eficácia, empresas farmacêuticas e de biotecnologia já colaboram com o grupo para avaliar cardiotoxicidade de compostos, um passo importante para reduzir riscos em ensaios clínicos e acelerar a chegada de novos medicamentos ao mercado.
Próximos passos e perspectivas clínicas
Os pesquisadores afirmam que o modelo pode ser “envelhecido” em laboratório, expondo os organoides a condições inflamatórias que os fazem assemelhar-se a corações adultos, e que a visão de longo prazo inclui o desenvolvimento de organoides personalizados a partir de células de pacientes para medicina de precisão. Há também o objetivo de, no futuro, criar tecidos cardíacos para transplante.
O estudo, conduzido por Aitor Aguirre e pelo estudante de medicina Colin O’Hern, com a participação de outros cientistas da MSU e de instituições parceiras, foi publicado na revista Cell Stem Cell. Entre os coautores estão Christopher Contag, Nureddin Ashammakhi, Sangbum Park, Nagib Chalfoun e Chao Zhou.
Para os especialistas do grupo, o avanço promete encurtar o intervalo sem novidades terapêuticas para a A‑fib e permitir o desenvolvimento de medicamentos mais seguros, eficazes e potencialmente menos custosos, ao reduzir falhas em estágios avançados de desenvolvimento.
O que muda para pacientes: o modelo não é um tratamento imediato, mas representa uma ferramenta poderosa para descobrir como a inflamação pode provocar arritmias e para testar novas drogas diretamente em tecido cardíaco humano vivo — um passo fundamental para trazer terapias melhores no médio prazo.
Reportagem por Rodrigo Mozelli; pesquisa e colaboração científica da Michigan State University.